1. 血流緩慢:妊娠期婦女由于血容量增加導致靜脈擴張,靜脈張力降低;晚孕期下肢肢端靜脈回流減少50%;增大的子宮壓迫髂靜脈影響子宮靜脈回流。
2. 血管內皮損傷:剖宮產或陰道分娩時造成血管機械性損傷;宮內感染引起病原體直接粘附損害血管內皮,釋放的毒素和機體的代謝產物引起內皮損傷。
3. 血液的高凝狀態:凝血因子Ⅱ、Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ及纖維蛋白原增加;血小板聚集增加;血漿蛋白S,組織型纖溶酶原,Ⅺ、Ⅻ因子減少;對活化的血漿蛋白C抵抗增加。
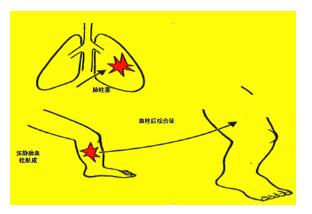
4、血栓形成幾率增加:由于血液粘滯度增加和血流速度緩慢,使血栓形成的幾率明顯增加,最常見的是深部靜脈血栓、血栓性脈管炎和肺栓塞。這是長期臥床患者DVT形成的可能性高達15%-50%的基本原因。DVT的發生大部分在下肢,導致下肢嚴重水腫,常常合并感染;深靜脈栓子脫落可造成致死性肺栓塞,病死率很高。
1、本病發病急驟,數小時內整個患肢出現疼痛、壓痛及明顯腫脹。股上部及同側下腹壁淺靜脈曲張。最常見于小腿腓腸肌肉內靜脈叢,順行滋長繁衍,擴展到髂股靜脈系統。常位于左下肢,多發生于術后,癥狀從小腿開始,然后累及大腿。起病比較隱匿,自覺小腿后方輕度疼痛,沉重感,站立時加重,足背屈小腿部疼痛(Htoman 征陽性)。由于局部癥狀輕,往往被術后其他不適所掩蓋,而忽視。直到血栓擴展累及髂股靜脈,才引起相應的癥狀方被察覺。沿股三角區及股內收肌管部位有明顯壓痛。在股靜脈部位可摸到索條物,并壓痛。嚴重者,患肢皮色呈青紫,稱“股青腫”(phlegmasia cerulea dolens),提示患肢深淺靜脈廣泛性血栓形成,伴有動脈痙攣,有時可導致肢體靜脈型壞疽。全身癥狀一般不明顯,體溫上升不超過39℃,可有輕度心動過速等癥狀。
2、髂股靜脈血栓形成指髂總靜脈、髂外靜脈至股總靜脈范圍內的血栓形成,可繼發于小腿肌肉靜脈叢血栓的擴展或為原發性。臨床上左側較右側多見,這與右髂總動脈跨越左髂總靜脈之上(骶岬部)有關,使其受到不同程度的壓迫,影響靜脈回流有關。髂股靜脈一旦發生血栓,即引起明顯的癥狀,受累側下肢疼痛腫脹,淺表靜脈曲張,體溫升高(<38.5℃)。疼痛較嚴重,位于患側腹股溝區相當于股靜脈處局部有壓痛。周圍動脈搏動多不受影響。若血栓局限于髂股靜脈,經過治療迅速消退。若血栓逆行擴展累及整個下肢靜脈,則癥狀消退緩慢,腫脹明顯。血栓順行擴展侵犯下腔靜脈可引起下腔靜脈綜合征。若血栓脫落可發生肺栓塞。檢查可見髂股靜脈血栓形成肢體明顯腫脹,尤其腹股溝三角區和恥骨上區域,患側與健側粗細相差很大,大腿部相差4~6cm,小腿相差2~4cm,沿股靜脈走行部位均有壓痛。
妊娠期的抗凝藥物包括普通肝素或低分子量肝素,這些藥物無法通過胎盤和進入母乳。相比之下,維生素 K 拮抗劑如華法林,由于該藥物能通過胎盤,并且與胎盤病,中樞神經系統異常,流產,胎兒抗凝可能發生出血有關,因此為孕期忌用藥物。但是華法林進入母乳量非常少,因此可在哺乳期使用。 低分子肝素用于治療妊娠期靜脈血栓栓塞癥,已經大規模取代普通肝素。標準藥劑包括達肝素鈉(200 IU/kg,每日 1 次或 100 IU/kg,每日 2 次),依諾肝素(1.5 mg/kg,每日 1 次或 1 mg/kg,每日 2 次),亭扎肝素鈉(175 units/kg,每日一次)。 非孕產婦使用低分子肝素治療深靜脈血栓栓塞比普通肝素更有效,出血和死亡風險較小。低分子肝素不會增加嚴重產后出血風險。雖然目前尚不清楚最佳治療方式是每日一次還是每日兩次,根據藥代動力學數據和觀測資料,兩者有效性和安全性相同。
為了將出血風險降低到最小,并且允許行椎管內麻醉,分娩女性應謹慎接受肝素治療,在預計分娩前 24 小時停止用藥。如果分娩開始或懷疑即將分娩,則應立即停止肝素注射。椎管內麻醉常需要在停止使用肝素后 24 小時后進行,因為在這個時間段內應用椎管內麻醉有發生硬膜外血腫的風險。分娩后,脊髓麻醉或移除硬膜外導管 4 小時內,不應使用低分子肝素。分娩后,抗凝治療至少持續 6 周,總時間至少為 3 個月。
有關孕期使用磺達肝素的數據十分有限。有用的數據大多來自病例報告,大多數在孕晚期,患者對肝素有嚴重不良反應,如肝素誘導性血小板減少癥。應用磺達肝素治療后,部分胎兒血中可檢測出該藥物。 口服直接凝血酶抑制劑,如達比加群和Ⅹa 因子抑制劑(如利伐沙班)一般孕期忌用。這些藥物可通過胎盤組織,可能對胎兒造成影響。
循序減壓彈力襪可降低深靜脈血栓栓塞相關的疼痛和水腫。但是,最近一項隨機試驗認為彈力襪對于預防血栓形成后綜合癥并無好處。
嚴重危及生命的肺栓塞合并血液動力學改變,或近端深靜脈血栓栓塞危及腿部生活力,可考慮溶栓治療。對于后者,更傾向于行經導管局部溶栓。妊娠期溶栓療法的病例報告表明發生出血并發癥的風險和非孕產婦相似。
靜脈濾器一般用于經過充分抗凝或抗凝為禁忌癥的復發性肺栓塞患者,或分娩后短期內發生急性深靜脈血管栓塞的患者。對非孕產婦而言,濾器降低肺栓塞風險,但是增加深靜脈血栓栓塞風險。此外,靜脈濾器的缺點包括濾器移動(>20%),濾器斷裂(約 5%),下腔靜脈穿孔(5%)
剖宮產后DVT可引起嚴重的并發癥,并且可能是致死性的。據報道,剖宮產后比經陰道分娩后PE發病率增高2.5-20倍,致死性PE發生率增加了10倍[25]。血栓預防治療在普外、泌尿科和婦產科手術后很有效地降低了中到高危險性,但還沒有在剖宮產術后的研究報告。
考慮到剖宮產后早期出院,圍產期的DVT的總發生率在產后第一周最高。基于對每例患者的危險評估來決定是否給予血栓預防治療,并且在分娩后給高危患者(產后重要的危險因素持續存在)繼續使用低分子量肝素和加壓襪6周以上。其他患者(如肥胖或者已經接受過一次急診剖宮產手術)可出院回家,并繼續短期適當劑量的低分子量肝素治療。臨床上,醫生和患者雙方往往只注意了住院期間的癥狀與體征的變化,而忽視了患者出院后的預防和后續康復治療指導,建議醫患雙方都重視出院后的按時隨訪,以防止后遺癥發生。
妊娠期靜脈血栓栓塞癥僅靠臨床診斷十分不可靠。提示發生靜脈血栓栓塞癥的癥狀和體征,如左腿腫脹,呼吸困難,很難與妊娠期生理性改變區別開來。 近端血栓形成擴大到盆腔靜脈或靜脈擴張通過側支循環都可能引起下腹部疼痛,但是這個也是非特異性癥狀。醫生對該疾病的診斷需要高度臨床警覺性。雖然臨床疑似血栓栓塞癥,確診的僅有 10%,但是需要迅速進行客觀檢查,將肺栓塞風險降到最低。 疑似深靜脈血栓栓塞,最好的方法是行雙功彩超,包括髂股區域的檢查(圖 1),超聲檢查陰性,但是臨床高度懷疑的患者,可于 3~7 日后再次進行檢查。等待重復檢查結果期間停止抗凝是安全的。
如果懷疑下腔靜脈栓塞,但是超聲檢查未發現血栓,可考慮行磁共振檢查或常規 X- 線靜脈造影術。但是實際上,下腔靜脈栓塞的患者大多數存在廣泛血栓,超聲檢查一般都能發現。 大多數肺栓塞患者胸片檢查正常,但是可顯示非特異性肺血栓栓塞特征,如肺不張或區域性血量不足。心電圖也可能表現出心動過速和右心室勞損的非特異性特征,提示肺血栓栓塞或心肌缺血。動脈氧分壓或氧飽和度降低十分罕見;一項研究表明,僅有 3% 肺栓塞患者氧飽和度在 90% 以下。 由于肺栓塞患者常存在深靜脈血栓栓塞,對于出現深靜脈血栓栓塞癥狀和體征的患者而言,超聲靜脈造影術是一項十分有用的檢查方法。如果發現深靜脈血栓栓塞,不需要行進一步 X 線檢查確診肺栓塞。但是超聲檢查結果陰性,不能排除肺栓塞。 胸片檢查結果正常的女性,建議行通氣 / 灌注肺掃描。此外,通氣部分檢查常被省略,從而將胎兒受到的輻射劑量降至最低。 但是,計算機斷層掃描肺血管造影術 (CTPA) 具有高靈敏度和高度特異性,常為非孕產婦患者肺栓塞的一線檢查方法,但是孕產婦患者極少使用。然而,對于胸片檢查結果異常或通氣 / 灌注肺掃描結果不確定的患者,CTPA 極為有價值。 一項研究將通氣 / 灌注肺掃描和 CTPA 小劑量灌注掃描對妊娠期肺栓塞患者的檢查結果進行比較,結果表明兩者陰性預測值分別為 100% 和 99%。CT 掃描也能鑒別主動脈夾層。其他成像技術,如磁共振肺血管造影的需要更多有用的信息來更好的了解其對妊娠期肺栓塞檢查的有效性。 因為考慮到胎兒暴露于輻射的問題,一些臨床醫生(和患者)不愿意行靜脈血栓栓塞癥的各種客觀檢查,這種想法并不全面,尤其是母體存在可能致命的因素時。胸片檢查中,胎兒受到的放射劑量(<0.1 mGy)在任何胎齡期都是微不足道的。CTPA(0.1 mGy)胎兒輻射暴露劑量與通氣 / 血流肺掃描(0.5 mGy)輻射劑量相似;這些劑量都在致畸劑量閾值以下。 盡管 D- 二聚體檢查對于排除非孕產婦靜脈血栓栓塞癥十分有用,但是不建議孕產婦使用此方法。D- 二聚體隨著妊娠期進展進行性增加,大多數正常孕婦 D- 二聚體的測量值也會出現「異常」。妊娠并發癥,如子癇前期,也會使 D- 二聚體增加。假陰性結果也常被報道。 對孕婦深靜脈血栓栓塞和肺栓塞的預測仍然是個巨大的挑戰。常用「LEFT」評估三個變量,對妊娠期深靜脈血栓栓塞癥的可能進行預測:左側(L)小腿圍(與右側小腿圍相差 ≥ 2 cm 為陽性),水腫(E),孕早期出現癥狀(FT)。對危險進行分層的改良 Wells 量表(范圍是 0~12.5,分數越高表明臨床可能性越高)也常被用于評估孕婦肺栓塞的可能,得分為 6 或以上,陽性預測值為 36%,陰性預測值為 100%。但是需要更多的數據來更好的確定這些評估的價值。
電話全程免費,可以放心接聽!
預約咨詢


微信掃一掃
400-080-8850